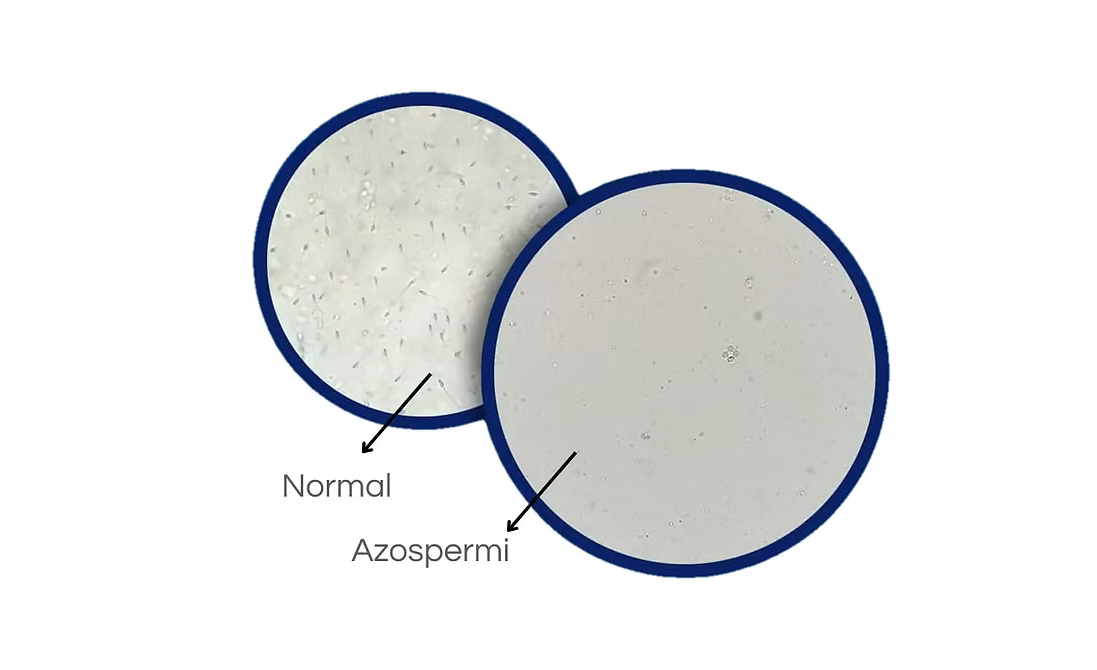
Azospermi, erkeklerde meni içerisinde hiç sperm hücresi bulunmaması durumudur ve erkek kaynaklı kısırlığın en ciddi formlarından biri olarak kabul edilir. Toplumda her 100 erkekten yaklaşık 1’inde görülen bu tablo, kısırlık nedeniyle başvuran erkeklerin ise %10-15’inde karşımıza çıkar. Ancak azospermi tanısı almak, baba olma hayalinin sona erdiği anlamına gelmez.
Mikro TESE (Mikroskop Altında Testiküler Sperm Ekstraksiyonu) yöntemi sayesinde sperm yokluğu tanısı alan erkeklerin önemli bir bölümünde testis dokusundan canlı sperm elde edilebilmekte ve tüp bebek tedavisiyle çocuk sahibi olma şansı doğmaktadır. Bu rehberde azosperminin ne olduğunu, türlerini, tanı sürecini, tedavi yöntemlerini ve Mikro TESE ile baba olma şansını kapsamlı biçimde ele alıyoruz.
Azospermi Nedir?
Azospermi, erkeklerde boşalma sırasında çıkan meni (semen) örneğinde mikroskobik inceleme sonucunda hiç sperm hücresine rastlanmaması durumudur. Erkek cinsel organı menıyı normal şekilde üretir ve boşalma gerçekleşir; ancak meninin içerisinde döllenme için gerekli olan sperm hücreleri bulunmaz.
Sağlıklı bir erkekte meninin her mililitresinde 15 milyon ile 200 milyon arasında sperm bulunur. Azospermili erkeklerde ise bu sayı sıfırdır. Azospermi dışarıdan fark edilebilen bir belirti göstermez; çoğu erkek yalnızca çocuk sahibi olamadıkları için doktora başvurduklarında yapılan spermiogram testi sonucunda tanı alır.
Burada önemli bir ayrımı belirtmek gerekir: azospermi (hiç sperm olmaması) ile oligospermi (sperm sayısının düşük olması) farklı durumlardır. Az sayıda da olsa canlı sperm bulunduğunda tedavi yaklaşımı ve başarı oranları farklılaşır.
Azospermi Türleri: Obstrüktif ve Non-Obstrüktif
Azospermi, altta yatan nedene göre iki ana türe ayrılır. Bu ayrım tedavi stratejisinin belirlenmesinde kritik öneme sahiptir.
Obstrüktif Azospermi (Tıkayıcı Azospermi)
Bu türde testislerde sperm üretimi normal şekilde devam eder; ancak sperm hücrelerinin testislerden meniye taşınmasını sağlayan kanallarda (vas deferens, epididim) tıkanıklık veya doğuştan yokluk nedeniyle spermler dışarı çıkamaz.
Obstrüktif azosperminin başlıca nedenleri şunlardır: Sperm kanallarının doğuştan eksik olması (konjenital bilateral vas deferens agenezisi — CBAVD, genellikle kistik fibrozis ile ilişkili), geçirilmiş genital enfeksiyonlara bağlı yapışıklık ve tıkanmalar, daha önce yapılmış cerrahi müdahalelerin (fıtık ameliyatı, vazektomi vb.) neden olduğu kanal hasarları ve travma sonucu oluşan tıkanıklıklar.
Obstrüktif azospermide sperm üretimi sağlam olduğundan tedavi sonuçları genellikle oldukça iyidir. Tıkanıklığın cerrahi olarak giderilmesi mümkün olabilir; mümkün olmadığı durumlarda ise testisten veya epididimden doğrudan sperm elde edilerek tüp bebek tedavisinde kullanılır.
Non-Obstrüktif Azospermi (Tıkayıcı Olmayan Azospermi)
Bu türde kanallarda herhangi bir tıkanıklık yoktur; sorun testislerdeki sperm üretiminin yetersiz olması veya hiç olmamasıdır. Non-obstrüktif azospermi, azospermi vakalarının büyük çoğunluğunu oluşturur ve tedavisi daha karmaşıktır.
Non-obstrüktif azosperminin başlıca nedenleri şunlardır: Genetik bozukluklar (Klinefelter sendromu — 47,XXY, Y kromozomu mikrodelesyonları — AZF bölgesi kayıpları), hormonal yetersizlikler (hipogonadotropik hipogonadizm — hipofiz bezinden FSH ve LH hormonlarının yetersiz salgılanması), inmemiş testis (kriptorşidizm) — zamanında müdahale edilmezse kalıcı testis hasarı, kemoterapi veya radyoterapi sonrası testis dokusu hasarı, geçirilmiş ciddi enfeksiyonlar (kabakulak orşiti gibi), varikosel (testis damarlarındaki genişleme) ve idiyopatik (nedeni belirlenemeyen) testis yetmezliği.
Non-obstrüktif azospermide testislerin bazı bölgelerinde sınırlı da olsa sperm üretimi devam ediyor olabilir. İşte Mikro TESE yönteminin en büyük katkısı burada ortaya çıkar: Mikroskop altında bu sınırlı üretim bölgeleri tespit edilerek buralardan sperm elde edilmeye çalışılır.
Azospermi Nasıl Teşhis Edilir?
Azospermi tanısı sistematik bir değerlendirme süreciyle konulur. Tanı yalnızca tek bir test sonucuna dayanmaz; birden fazla analiz ve muayeneyle desteklenmelidir.
Spermiogram (Semen Analizi)
İlk ve en temel adımdır. 2-5 günlük cinsel perhiz sonrasında verilen meni örneği laboratuvarda mikroskobik olarak incelenir. Sperm sayısı, hareketliliği ve morfolojisi (şekli) değerlendirilir. Hiç sperm görülmezse örnek santrifüj edilerek yeniden kontrol edilir. Azospermi tanısı genellikle en az iki farklı spermiogram sonucuyla doğrulanır; çünkü geçici durumlar (yüksek ateş, ilaç kullanımı vb.) sonuçları etkileyebilir.
Hormonal Değerlendirme
FSH (folikül uyarıcı hormon), LH (lüteinleştirici hormon), total testosteron ve prolaktin düzeyleri ölçülür. Bu hormonlar testis fonksiyonunun durumunu yansıtır. Yüksek FSH düzeyi genellikle testis yetmezliğine işaret ederken, düşük FSH ve LH düzeyleri hipogonadotropik hipogonadizmi düşündürür; bu tablo hormon tedavisiyle düzeltilebilir.
Genetik Testler
Azospermi tanısı alan her erkeğe genetik inceleme yapılmalıdır. Karyotip analizi ile kromozom yapısı değerlendirilir (Klinefelter sendromu gibi anomalilerin tespiti için). Y kromozomu mikrodelesyon testi ile sperm üretimini kontrol eden AZF (Azospermi Faktörü) bölgesinin a, b ve c alt bölgelerindeki kayıplar araştırılır. Bu testlerin sonuçları Mikro TESE planlaması açısından hayati önem taşır: AZF-a veya AZF-b bölgelerinin tam kaybı durumunda Mikro TESE ile sperm bulma şansı son derece düşüktür ve bu hastalara genellikle cerrahi önerilmez.
Fizik Muayene ve Görüntüleme
Testis boyutu ve kıvamı, vas deferens varlığı, varikosel olup olmadığı ve genel üreme sistemi anatomisi hekim tarafından değerlendirilir. Tıkanıklık şüphesi olan hastalarda skrotal ultrason ve transrektal ultrason (TRUSG) yapılarak tıkanıklığın yeri belirlenebilir.
Azospermi Tedavi Yöntemleri
Azosperminin tedavisi, altta yatan nedene göre planlanır. Bazı durumlarda medikal tedavi yeterli olurken, çoğu vakada cerrahi müdahale gerekir.
Hormonal (Medikal) Tedavi
Hipogonadotropik hipogonadizm, hormonal tedavinin en başarılı sonuç verdiği tablodur. Bu durumda beyinden testislere yeterli uyarı gitmez ve sperm üretimi durur. Dışarıdan hCG (insan koryonik gonadotropini) ve FSH enjeksiyonları ile testis uyarılır ve sperm üretimi yeniden başlatılabilir. Tedavi genellikle 6-12 ay sürer ve bazı hastalar doğal yollarla bile çocuk sahibi olabilir.
Diğer hormonal bozukluklarda (yüksek prolaktin düzeyi, tiroid sorunları vb.) altta yatan sorunun ilaçla düzeltilmesi sperm üretimini tekrar başlatabilir. Ancak testis yetmezliğine bağlı non-obstrüktif azosperminin büyük bölümünde tek başına ilaç tedavisi yeterli olmaz.
Cerrahi Tıkanıklık Giderme
Obstrüktif azospermide tıkanıklığın yeri ve boyutuna göre mikrocerrahi ile kanal onarımı (vazoepididimostomi veya vazovazostomi) yapılabilir. Başarılı olduğunda hasta doğal yollarla çocuk sahibi olabilir. Ancak kanal onarımının mümkün olmadığı veya başarısız olduğu durumlarda testisten veya epididimden doğrudan sperm elde etme yöntemlerine geçilir.
Testisten Sperm Elde Etme Yöntemleri
Azospermi tedavisinin en kritik basamağı, testis dokusundan canlı sperm elde etmeye yönelik cerrahi tekniklerdir. Başlıca yöntemler şunlardır:
PESA (Perkütan Epididimal Sperm Aspirasyonu): İğne yardımıyla epididimden sperm aspirasyonu. Obstrüktif azospermide sıklıkla kullanılır; non-obstrüktif azospermide etkisizdir.
TESA (Testiküler Sperm Aspirasyonu): İğne ile testis dokusundan sperm aspirasyonu. Basit bir işlemdir ancak sperm bulma oranı Mikro TESE’ye kıyasla düşüktür.
Konvansiyonel TESE: Testisten açık biyopsi ile doku alınması ve sperm aranması. Mikro TESE’ye göre daha fazla doku hasarı riski taşır.
Mikro TESE: Mikroskop altında yapılan ve non-obstrüktif azospermide en yüksek başarı oranına sahip yöntemdir.
Mikro TESE Nedir ve Nasıl Yapılır?
Mikro TESE (Mikrodiseksiyon Testiküler Sperm Ekstraksiyonu), non-obstrüktif azospermi hastalarında testis dokusundan sperm elde etmek için uygulanan en ileri cerrahi yöntemdir. Yüksek çözünürlüklü ameliyat mikroskobu kullanılarak testis kanalları 20-25 kat büyütülüp tek tek incelenir ve sperm üretimi olan bölgeler hassas biçimde tespit edilir.
İşlem Nasıl Gerçekleştirilir?
Mikro TESE genel anestezi altında yapılır. Cerrah skrotumda (testis torbası) küçük bir kesi yaparak testise ulaşır. Testis tamamen açıldıktan sonra operasyon mikroskobu altında sperm kanalları detaylı olarak görüntülenir.
Sağlıklı sperm üretimi olan kanallar genellikle daha dolgun, canlı ve genişlemiş görünümlüdür. Cerrah bu bölgelerden seçici olarak küçük doku örnekleri alır. Alınan örnekler hemen embriyoloji laboratuvarına gönderilerek sperm aranır. Sperm bulunduğunda işlem sonlandırılır; bulunamadığında testis dokusunun diğer bölgeleri taranmaya devam edilir.
Ameliyat süresi, sperm bulunup bulunamamasına bağlı olarak yaklaşık 1-2,5 saat arasında değişir. Mikro TESE’nin en büyük avantajı, mikroskop kullanımı sayesinde minimal doku hasarıyla maksimum sperm bulma şansı sunmasıdır. Bu sayede testisin kanlanması ve hormon üretimi büyük ölçüde korunur.
Mikro TESE’nin Diğer Yöntemlerden Farkı
Klasik TESE ile karşılaştırıldığında Mikro TESE’nin sperm bulma oranı daha yüksek, doku hasarı daha az ve iyileşme süresi daha kısadır. Özellikle non-obstrüktif azospermide Mikro TESE altın standart olarak kabul edilmektedir.
Ameliyat Öncesi Hazırlık
Mikro TESE öncesinde tam azospermi tanısı alan hastalarda cinsel perhize gerek yoktur. Ancak nadir durumlarda menide çok az sayıda sperm çıkabilen hastalarda işlem öncesinde meni örneği alınır; gerekirse Mikro TESE’ye geçilir. Kan sulandırıcı kullanan hastaların işlemden bir hafta önce bu ilaçları kesmesi gerekir. Ameliyat öncesinde genetik testlerin ve hormonal değerlendirmenin tamamlanmış olması zorunludur.
Ameliyat Sonrası Süreç
İşlem sonrasında hastalar genellikle aynı gün veya ertesi gün taburcu edilir. İlk birkaç gün skrotal bölgede şişlik, morarma ve hafif ağrı olabilir; bu belirtiler normalde 1-2 hafta içinde geriler. Ağır kaldırma ve yoğun fiziksel aktiviteden 2-3 hafta kaçınılması önerilir. Testosteron düzeyinde geçici bir düşüş yaşanabilir; ancak bu durum genellikle 6-8 hafta içinde düzelir.
Mikro TESE Başarı Oranları
Mikro TESE ile sperm bulma oranı, azosperminin nedenine ve hastanın bireysel durumuna göre değişir. Genel olarak non-obstrüktif azospermi hastalarında sperm bulma oranı %40-60 civarındadır.
Duruma Göre Sperm Bulma Oranları
| Durum | Mikro TESE ile Sperm Bulma Şansı |
|---|---|
| İdiyopatik (nedeni bilinmeyen) NOA | %50-60 |
| Klinefelter sendromu (47,XXY) | %40-50 |
| Kemoterapi/radyoterapi sonrası | %30-50 |
| Y kromozomu AZF-c mikrodelesyonu | %40-60 |
| Y kromozomu AZF-a veya AZF-b tam kaybı | Çok düşük (genellikle önerilmez) |
| Obstrüktif azospermi | %90-100 (sperm üretimi normal) |
| Hipogonadotropik hipogonadizm (hormon tedavisi sonrası) | %70-90 |
Bu oranlar merkezin deneyimine, cerrahın uzmanlığına ve embriyoloji laboratuvarının kalitesine göre değişiklik gösterebilir. Bazı merkezlerde Mikro TESE sırasında sperm bulunamadığında, elde edilen doku örnekleri laboratuvarda yıkanıp bir gece bekletilerek tekrar taranır ve ek sperm hücreleri bulunabilir.
İlk Mikro TESE’de Sperm Bulunamazsa?
İlk girişimde sperm elde edilemeyen hastalarda tedavi seçenekleri tekrar değerlendirilir. Hormonal destek tedavisi uygulandıktan sonra yapılan ikinci Mikro TESE ameliyatında sperm bulma olasılığının %30-45 civarına ulaşabildiği bildirilmektedir. Ayrıca bazı merkezlerde PRP (platelet zengin plazma) ve kök hücre tedavileri gibi deneysel yaklaşımlar araştırılmaktadır; ancak bu yöntemler henüz standart tedavi olarak kabul görmemiştir.
Mikro TESE Sonrası Tüp Bebek Süreci
Mikro TESE ile elde edilen spermler, sayı olarak çok az olduğundan doğal döllenme veya IUI (aşılama) için yeterli değildir. Bu nedenle elde edilen spermler mutlaka ICSI (mikroenjeksiyon) yöntemiyle tüp bebek tedavisinde kullanılır.
Eşzamanlı mı Yoksa Ayrı Döngüde mi?
Bu konuda iki farklı yaklaşım uygulanmaktadır:
Eşzamanlı yaklaşım: Kadının yumurta toplama işleminden bir gün önce Mikro TESE yapılır. Sperm bulunursa ertesi gün toplanan yumurtalarla hemen ICSI uygulanır. Bu yaklaşımın avantajı, taze spermin kullanılmasıdır; ancak sperm bulunamama riski nedeniyle kadının yumurta uyarılma sürecinin boşa gitmesi ihtimali vardır.
Ayrı döngü yaklaşımı: Önce Mikro TESE yapılır; sperm bulunursa dondurularak saklanır. Daha sonra uygun zamanda kadının yumurtalıkları uyarılır ve tüp bebek döngüsüne başlanır. Dondurulmuş spermler çözülerek ICSI’da kullanılır. Bu yaklaşımın avantajı, kadına gereksiz tedavi riskinin önlenmesidir; ancak dondurma-çözme sürecinde az sayıdaki spermlerin canlılığını kaybetme riski bulunur.
Her iki yaklaşımın da avantaj ve dezavantajları olduğundan, hangi stratejinin uygulanacağına hekim tarafından çiftin bireysel durumuna göre karar verilir.
Tüp Bebek Başarı Oranları
Mikro TESE spermiyle yapılan ICSI tedavisinde gebelik oranları, kadının yaşına ve yumurta kalitesine bağlı olarak %30-50 arasında değişmektedir. Kadın yaş faktörü burada da en belirleyici parametredir. Sperm bulunduktan sonra elde edilen gebelik oranları, normal spermle yapılan ICSI tedavisine yakın düzeydedir.
Mikro TESE’nin Riskleri ve Yan Etkileri
Mikro TESE genel olarak güvenli bir cerrahi işlemdir; ancak her ameliyatta olduğu gibi bazı riskler mevcuttur.
Ameliyat sırasında veya sonrasında hafif kanama, skrotal bölgede şişlik ve morarma, enfeksiyon riski (düşük olasılıklı), geçici ağrı ve rahatsızlık hissi görülebilir. Daha nadir olarak testisin kanlanmasında geçici bozulma ve testosteron düzeyinde geçici düşüş yaşanabilir. Bu durumlar genellikle kendiliğinden düzelir.
Mikroskop kullanımı sayesinde Mikro TESE, klasik TESE’ye kıyasla çok daha az doku hasarına neden olur. Deneyimli bir cerrah tarafından yapıldığında komplikasyon oranı oldukça düşüktür.
Sık Sorulan Sorular
Azospermi tedavi edilebilir mi?
Evet. Azosperminin türüne ve nedenine bağlı olarak hormonal tedavi, cerrahi tıkanıklık giderme veya Mikro TESE gibi yöntemlerle tedavi mümkündür. Mikro TESE ile non-obstrüktif azospermi hastalarının %40-60’ında sperm elde edilerek tüp bebek ile çocuk sahibi olma şansı doğar.
Mikro TESE ameliyatı ağrılı mıdır?
Mikro TESE genel anestezi altında yapıldığından ameliyat sırasında ağrı hissedilmez. Ameliyat sonrasında birkaç gün boyunca hafif ağrı ve şişlik olabilir; bu belirtiler ağrı kesicilerle kontrol altına alınır ve genellikle 1-2 hafta içinde geçer.
Mikro TESE kaç kez yapılabilir?
İlk Mikro TESE’de sperm bulunamazsa, hormonal destek tedavisinden sonra ikinci bir Mikro TESE denemesi yapılabilir. Üçüncü ve sonraki denemeler de mümkün olmakla birlikte, her ek girişimde testis dokusuna birikimli hasar riski artar. Bu karar mutlaka deneyimli bir ürolog tarafından değerlendirilmelidir.
Mikro TESE ile bulunan sperm dondurulabilir mi?
Evet. Mikro TESE ile elde edilen sperm hücreleri vitrifikasyon yöntemiyle -196°C’de sıvı azot içinde dondurularak yıllarca saklanabilir. Dondurulmuş spermler ileride tüp bebek tedavisinde kullanılabilir. Ancak az sayıda sperm olduğunda dondurma-çözme sürecinde canlılık kaybı riski bulunduğu unutulmamalıdır.
Azospermide bitkisel tedavi işe yarar mı?
Hayır. Azospermi hormonal veya yapısal sorunlardan kaynaklandığından bitkisel tedavilerin bilimsel olarak kanıtlanmış bir etkisi bulunmamaktadır. Tedavi mutlaka üroloji veya üreme tıbbı uzmanı tarafından planlanmalıdır.
Genetik azospermide çocuk sahibi olunabilir mi?
Duruma göre değişir. Klinefelter sendromunda Mikro TESE ile sperm bulma şansı %40-50 civarındadır. Y kromozomu AZF-c delesyonunda da sperm elde edilebilir. Ancak AZF-a veya AZF-b bölgelerinin tam kaybında sperm üretimi mümkün olmadığından Mikro TESE önerilmez ve sperm donasyonu gibi alternatif seçenekler değerlendirilebilir.
Mikro TESE sonrası testosteron düşer mi?
Geçici olarak düşebilir. Testis dokusuna yapılan cerrahi müdahale, hormon üreten hücreleri kısa süreli etkileyebilir. Ancak bu düşüş genellikle 6-8 hafta içinde normale döner. Mikroskop kullanımı sayesinde doku hasarı minimumda tutulduğundan kalıcı testosteron düşüklüğü nadir görülür.
Sonuç: Azospermide Umut Var
Azospermi tanısı almak çiftler için zorlu bir süreçtir; ancak günümüzde Mikro TESE başta olmak üzere gelişmiş tedavi yöntemleri sayesinde bu tanı, baba olma hayalinin sonu anlamına gelmiyor. Non-obstrüktif azospermide bile Mikro TESE ile %40-60 oranında sperm elde edilebilmekte ve bu spermlerle yapılan tüp bebek tedavisinde umut verici gebelik oranlarına ulaşılmaktadır.
En önemli adım, azospermi tanısı alan her erkeğin vakit kaybetmeden deneyimli bir üroloji ve üreme sağlığı uzmanına başvurarak kapsamlı değerlendirme yaptırmasıdır. Erken tanı ve doğru tedavi planlaması, başarı şansını doğrudan etkiler.
Yasal Uyarı: Bu makale genel bilgilendirme amacıyla hazırlanmıştır ve kişisel tıbbi tavsiye yerine geçmez. Tedavi kararları mutlaka uzman hekim değerlendirmesi sonucunda alınmalıdır.
Uzman Hekimlerimizle Görüşün
Sorularınızı yanıtlamak ve size özel tedavi planınızı oluşturmak için buradayız.
Ücretsiz Randevu Alın